
با مشکلات مادرزادی کودکان بیشتر آشنا شویم
مشکلات مادرزادی
منظور از مشکلات مادرزادی همانا اختلالات در وضع جسمانی و فیزیکی نوزادان است که پس از تولد مورد رؤیت قرار می گیرد. هر مادری سهمی دارد قبل از تولد فرزندش به سالم و طبیعی بودن وی مطمئن شود. این امر تا دیر باز ممکن نبوده ولی امروزه با تجهیزات پزشکی پاسخگویی به چنین خواسته ای ممکن و مقدور می باشد.
به خاطر اینکه با افزایش امکانات پزشکی، نیاز ما و خواسته های مادران نیز افزونتر میشود و مدام با پزشک خود در ارتباط هستند که از وضعیت حقیقی و جنسیت و سلامتی نوزادانشان مطلع شوند، لذا بیشتر اوقات بخشها و کلینیکهای پزشکی و سونوگرافیها را چنین استعلامهایی دربر می گیرد. با اینحال استعلام پزشکی از مرکز سونوگرافی و اولتراسونی بدون احساس ناراحتی و با اجتناب انجام پذیرفته و موجبات شادی مادر را فراهم آورده و پزشک نیز به خاطر شادمانی و اطمینان روح مادر به راحتی می تواند به وظایفش بپردازد.
برخی از موارد غیر طبیعی بودن شکل ظاهری نوزادان که مادرزادی می باشند اشاره کنید :
الف – شکاف کام
ب- نابینایی
ج- ناشنوایی
د- بزرگ بودن جمجمه
ه- لب شکری
و- لوچی چشم
ز- علیل شدن نوزاد.
اما تمام این موارد و مشکلات نیز ناشی از برخی سهل انگاریهای مادران و خانواده های آنهاست که نوزادی ناقص و یا ضعیف و علیل را سربار جامعه می نمایند و خود نیز عذاب روحی شدیدی را متحمل می شوند. در این قسمت به برخی از عواملی که باعث اختلالات جسمانی نوزادان می شوند، اشاره می نمائیم.
۱- ازدواج فامیلی
همانگونه که در ارگانهای خبری و مطبوعات مختلف و رسانه های گروهی بارها و کررا متذکر شده اند که روابط و ازدواج فامیلی نوعی ریسک بزرگ بوده و مشکلاتی را به همراه دارد، ما نیز اذهان خوانندگان عزیز را به این نکته معطوف میداریم که ازدواج فامیلی مسبب بسیاری از اتفاقات ناگوار و جبران ناپذیر بوده و اکثر غیر طبیعی بودن کودکان در قالب مادر زادی به چنین مشکلی بر می گردد.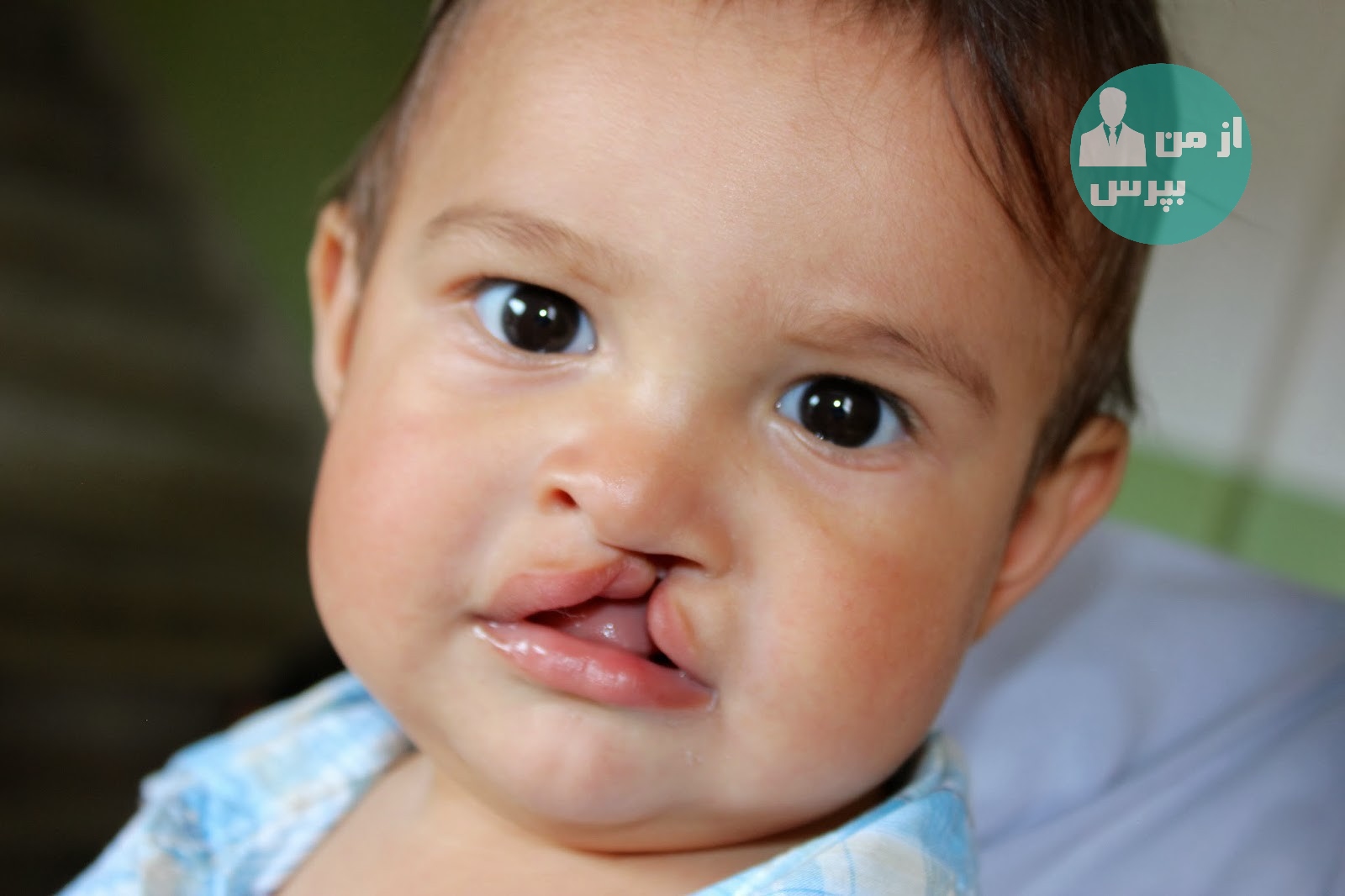
۲- بیماریهای میکربی:
سرخجه، بیماری انگلی توکسو پلاسما و امثال اینها نیز اگر در زمان بارداری به مادر سرایت نماید و مادر حامل جنین از این نوع بیماریها در رنج و یا تحت درمان باشد، صد در صد نارسائیها و غیر طبیعی بودنهای مادرزادی را در جنین پدید خواهد آورد.
۳- واکسن:
اصولا واکسینه کردن برای سلامتی هر فردی الزامی است و برای اینکه مشکلاتی را در سنین بالا بوجود نیاورد، غالب برنامه های واکسیناسیون در زمان طفولیت انجام می گیرد. اگر چنانچه تحت شرایطی واکسن به مادر حامله تزریق شود. اگر از نوع واکسن میکرب زنده باشد از طریق جفت سریعا به جنین انتقال یافته و سبب بیماری و ناراحتی و سرانجام اختلال در رشد و تکامل جنین گشته و زمینه را برای نقص عضوهای مختلف فراهم خواهد آورد.
۴- دارو – مواد شیمیایی:
بطور کلی از دیدگاه تمامی پزشکان و بر اساس مطالعات انجام شده و تکیه بر تجربیات و تحقیقات، استفاده از هر نوع دارویی به غیر از نیاز لازم و بدون تجویز پزشک معالج در دوران اول حاملگی زیانبار بوده و تاثیرات بسیار خطرناک و منفی بر روی جنین دارد. همانگونه که در بخشهای گذشته نیز اشاره شده، حتی استفاده از مواد شیمیایی مانند رنگ مو، سفید کننده ها و سایر وسایل آرایشی مو و پوست صورت که نفوذ خواهند یافت برای جنین خطر آفرین هستند. لذا مادران باردار به هیچوجه چنین اعمالی را انجام نداده و بدون مشورت با پزشک دست به هیچ دارویی نزنند.
۵- رادیولوژی :
همانگونه که به اثبات رسیده است، امر رادیولوژی در تخریب کروموزمها تاثیر به سزایی دارد. از این رو تمام مراکز و تکنیکهای رادیولوژی از مادران تحت عکسبرداری جویای حاملگی و یا عدم وجود جنین شده و سپس به رادیولوژی می پردازند.
بنابر این مشخص است که این پنج گروه از عوارض می تواند تاثیرات منفی بر روی مادران و جنین آنها بگذارد. از این رو اگر نیازی به محاسبات و مطالعات درون رحمی باشد توصیه می شود که حدالامکان از سونوگرافی برای ادامه درمان و بررسی بیمار استفاده شود. به همین منظور اطلاعات و آگاهیهایی را در زمینه سونوگرافی ارائه میدهیم.
پس از اینکه با روش سونوگرافی محل جنین و جفت در شکم مادر مشخص شد با این دو روش به طوری که صدمه ای به رحم زده نشود اقدام لازم انجام می گیرد.
۱- آمنیوسنتز:
این روش مطالعاتی در هفته های ۱۸-۱۵ انجام می پذیرد تا نتیجه تجزیه شیمیایی ماده آمنیون و سلولهای جنین مشخص شود. از محل بسیار مناسبی در ناحیه شکم، سوزن وارد رحم میشود و مقداری از مایع به وسیله سرنگ کشیده میشود.
۲- اولتراسون:
سیستم اولتراسون که در تشخیص بیماریهای زنان زایمان نقش بسیار مهمی ایفا کرده و پدیده ای نوین به حساب می آید، به آرامی بر روی شکم مادر بدون آنکه به جنین صدمه ای برسد به حرکت در آورده شده و تصاویر مورد لزوم رادیولوژی اخذ میشود. این سیستم در سایه امواج صوتی انجام می گیرد و بافتهای مختلف بر اساس ضخامت خود بر روی صفحه تلویزیون ظاهر می شوند و تصویر ثابت و کامل را از جنین و جفت مشخص می نمایند. بهترین وضعیتهای تعیین کننده اولتراسون. موارد زیر هستند:
– تشخیص زایمان زود رس.
– تشخیص زنده و یا مرده بودن جنین.
– تشخیص چند هفته بودن جنین و نحوه رشد و تکامل آن.
– چگونگی تکامل و رشد جنین در شکم مادر.
– تثبیت ناهماهنگی و نامتعادل بودنهایی در جنین و یا تشخیص نامتعادلیها و غیر طبیعی بودنهای اصول زایمان.
– تشخیص نحوه قرار گرفتن جنین در شکم مادر.
– تشخیص و تثبیت جایگاه جفت در رحم.
– اندازه گیری میزان تپش های تب جنین در رحم مادر.
– بازنگری به چگونگی دهانه رحم از حیث باز و بسته بودن آن.
– تشخیص خونریزی احتمالی جفت در شکم مادر.
زایمان زود رس چیست؟
زایمانهایی که قبل از پایان هفته ۳۷ آبستن به وقوع بپیوندند، اصطلاحا به آنها زایمانهای زود رس می گویند. به طور طبیعی آبستن عادی حدود چهل هفته طول می کشد و جنین نزدیک به هفته ۳۷ آبستنی تمام وجود خودش را تکمیل نموده و به شکل یک نوزاد در می آید و هیچ نقصی در ارگانهای آن پدید نمی آید. اگر در چنین شرایطی که ارگانهای جنین تکمیل گشته و قبل از رسیدن به هفته چهارم متولد شود کودک خیلی زود به دنیا آمده و به اصطلاح عامیانه بچه هفت ماهه شناخته میشود.
همانگونه که قبلا نیز اشاره گردیده، در تعیین زمانبندی زایمان پس از تثبیت آخرین دوره رؤیت عادت ماهانه، پزشک در هفته را بر اساس احتمال اشتباه در نظر میگیرد که امکان دارد از آن تاریخ در هفته زودتر و یا دیرتر، بچه متولد شود. بنابر این زایمان زودتر از موعدی که پزشک ادعا کرده و به مدت ۲ هفته یا نهایتا ۳ هفته باشد به عنوان زایمان زودرس تلقی نمی گردد.
آنچه که در زایمانهای زود رس موجبات نگرانی پزشک و مادران باردار را فراهم می آورد نارس بودن و یا تکامل نیافتگی جنین است که باید تحت شرایط خاصی نگهداری و پرورش یابد. براستی نیز زایمان زود رس خود سببه بسیاری از مشکلات برای جنین است. بطوریکه احتمال زنده ماندن جنین را به تناسبی کاهش میدهد و یا کودک به دلایلی از تغذیه مستقیم مادر محروم بوده و از رشد جسمانی کمتری برخوردار میشود. اما امروز خوشبختانه در اثر وجود امکانات بسیار پیشرفته پزشکی در زمینه ناراحتیها و مشکلات زنان و زایمان حتی کار به جایی می رسد که کودکان بسیار کوچک که به مدت ۲۰ تا ۲۲ هفته از عمر تکاملی آنها سپری گشته، تحت کنترل و پرورش و نگهداری قرار می دهند. اینگونه بچه ها به اجبار برای مدتی در بیمارستان بستری میشوند و پس از ترخیص نیز طبق نظر پزشک تا مدتی زیر نظر قرار می گیرند.
مادران آبستن که حائز شرایط خاصی هستند، غالبا به زایمان زود رس ناچار می شوند که دلایل آنها را در بخشهای قبلی توضیح دادیم و حال به طور مجموع دلیل اینکه برخی از زنان جنین خود را زودتر از موعد مقرر به دنیا می آورند. اشاره می کنیم :
۱- اگر زن اولین زایمان خودش را در کمتر از سن هیجده سالگی و یا بیشتر از ۳۲ سالگی انجام بدهد.
۲- زنانی که چندین بار حامله شده و زایمان کرده اند.
۳- معتادین به مصرف سیگار.
۴- مادرانی که ابتلاء به بیماریهای قند و قلب و عروق دارند.
۵- زنانی که در ماههای آخر با شوهرانشان وارد روابط جنسی و زناشویی میشوند.
۶- زنانیکه قامت آنها کمتر از ۱۰۰ سانتی متر است.
۷- زنانی که چند قلو می زایند و یا آبستن چند قلو هستند. (دو قلو، سه یا بیشتر …)
۸- وجود آب آمنیون زیاد در رحم.
۹- اقدام به مسافرتهای طولانی در ماههای آخر آبستنی
۱۰- انجام فعالیتهای بدنی زیاد در ماههای آخر حاملگی.
اگر زن آبستنی احساس کند که دردهای زایمان برایش یتم استبع عارض گردیده و هنوز به زمان زایمان وی خیلی می ماند و مشکوک به زایمان زودرس خودش می باشد، بایستی سریعا به پزشک و یا درمانگاه مراجعه نماید تا تحت کنترل و مداوا قرار گیرد. اگر دردهای زایمان چندان پیشرفت نکرده باشند و یا هنوز به کلی علایم زایمان مشخص نشود، پزشک می تواند به شیوه های مختلف جلوی زایمان زودرس را بگیرد. ولی چنانچه دردها کاهش نیابند و زمان زایمان نیز نزدیکتر شود، باید با کنترل پزشک جنین زودرس متولد شود.
گذشت زمان زایمان:
پس از اینکه زمان زایمان تشخیص داده شد و در آن زمان دقیقه عمل زایمان به وقوع نپیوست. می بایست ۱۴ روز دیگر منتظر شد. پس از مدت ۱۴ روز اگر زایمان بار دیگر به حقیقت پیوست، آن زمان باید موضوع را به عنوان گذشت زمان حقیقی زایمان فرض کرد.
دلایل مختلفی در تأخیر امر زایمان وجود دارد که یکی از آنها عدم وجود قابلیت جفت در تغذیه جنین است. مسلم است که اگر جنین به طور کامل تغذیه نگردد، دچار مسایل بسیار منفی خواهد شد. همانگونه که قبلا اشاره شد، زایمان زودرس برای جنین زیانبار می باشد. تأخیر در وقوع زایمان نیز بسیار خطرناک است. بدین علت اگر از زمان زایمان خیلی گذشته باشد، باید نگران شد و دست به اقدامات مقتضی زد. در این رابطه در جریان گذاشتن پزشک از موضوع حادث شده امری مفید خواهد بود. پزشک در کنار بسیاری از بررسیهای لازم، انجام سونوگرافی را اجباری دانسته و اگر براستی از زمان موعود گذشته باشد، پزشک با تجویز و تزریق داروها زن آبستن را برای زایمان آماده می کند و اگر خدای نکرده جنین در شکم خفه شده و مرده باشد در آن صورت اقدامات دیگری انجام می گیرد.
مرگ کودک در رحم مادر:
در این حادثه بسیار تأسف بار در عین حال پر زحمت برای زنان به شمار می رود. اما باید این نکته را مد نظر داشت که چنین حادثه ای در شرایط طبیعی به هیچوجه حادث نگشته و اگر هم در شرایط خاصی چنین ناگواری پیش بیاید. بندرت انجام می پذیرد. زیرا بیماری و یا تصادفات و سایر حوادث که بر رحم و جنین تأثیر منفی دارد و منجر به کشته شدن جنین در شکم مادر میشود و ماندن زیاد جنین مرده در رحم برای مادر آبستن زیانبار می باشد باید توجه نمود که اگر مادری در دوران آبستنی دچار بیماری خطرناکی شد و در زمان موعود زایمان او به وقوع نپیوست، آن زمان باید به مرگ جنین خود مشکوک گشته به پزشک مراجعه نماید.
البته این نکته فراموش نشود که اگر جنین در شکم مرده باشد، ناچار دردهای زایمان پدید می آید و خود جنین به بیرون رانده می شود. حالت استفراغ و تهوع شدید قبل از این زایمان بیشتر است. حالت ترس و لرزش در بدن، بد مزه شدن دهان ، بی اشتهایی، توقف در بزرگ شدن شکم، شل شدن پستانها از جمله نشانه های مرگ جنین در رحم مادر است.
با تمام این اوصاف زن آبستن نباید با رؤیت یکی از این نشانه ها ناراحت و متأسف شود و خود تدابیری اتخاذ کند و یقین به مرگ فرزندش داشته باشد بلکه می باید به پزشک مراجعه کرده و با توضیح شرایط خود و اعلام نشانه هایی که حدس می زند ناشی از مرگ جنین است او را در جریان امر گذاشته و پزشک نیز پس از بررسی علمی و سونوگرافی نتیجه را اعلام خواهد کرد.








پاسخی بگذارید